- Кератит
- (keratitis; греч. keratos рог, роговое вещество + -itis) — воспаление роговицы, сопровождающееся ее помутнением и снижением зрения вплоть до слепоты
Этиология и патогенез. Наиболее часто встречаются инфекционные кератиты, среди которых доминируют заболевания вирусной природы. Основными возбудителями вирусных кератитов являются вирусы простого герпеса и аденовирусы, они возникают также при таких вирусных заболеваниях, как ветряная оспа, корь и др. Среди инфекционных кератитов невирусного происхождения особенно распространены бактериальные, вызываемые кокковой флорой, синегнойной палочкой, возбудителями туберкулеза, сифилиса и др. Встречаются также хламидийные, грибковые, паразитарные (при токсоплазмозе, онхоцеркозе, лейшманиозе, амебиазе и др.) кератиты. Выделяют травматические кератиты, обусловленные прямым влиянием на роговицу повреждающих факторов (механических, термических, химических, лучевых). Воздействие перечисленных факторов на тройничный нерв может привести к развитию так называемого нейропаралитического кератита. Встречаются кератиты иммунного генеза (разъедающая язва роговицы Морена, склерокератит при ревматоидном артрите и узелковом некротизирующем полиартрите, сухой кератоконъюнктивит при синдроме Шегрена, пемфигус роговицы и др.), аллергические кератиты (атонический, при весеннем катаре, поллинозах, медикаментозный гигантский сосочковый кератоконъюнктивит), а также кератиты, связанные с нарушением обмена веществ (розацеа-кератит, кератит при сахарном диабете, подагре, псориазе, недостаточности витаминов А, В1, В2, С и др.).
В развитии заболевания имеет значение состояние общего и местного иммунитета; оно же в значительной степени определяет характер течения кератита и тяжесть патологического процесса.
Патологическая анатомия. Основным морфологическим признаком кератита являются отек и инфильтрация тканей роговицы. Инфильтраты, состоящие из лимфоидных, плазматических клеток или полинуклеарных лейкоцитов, имеют нечеткие границы, различную форму, величину, цвет. Последний зависит в основном от клеточного состава инфильтрата (при преобладании клеток лимфоидного ряда окраска его беловато-сероватая, при гнойной инфильтрации приобретает желтоватый оттенок). Процесс может охватывать не более 1/3 толщины роговицы — эпителий и верхние слои стромы (поверхностный кератит) или распространяться ив всю строму (глубокий кератит). В тяжелых случаях возникает некроз роговицы, приводящий к образованию абсцессов и изъязвлений (рис. 1).
Признаком компенсаторных и восстановительных процессов при кератите является васкуляризация роговицы — врастание в нее новообразованных сосудов из краев петлистой сети. Характер васкуляризации зависит от глубины поражения, при поверхностных кератитах сосуды, дихотомически ветвясь, через лимб переходят с конъюнктивы на роговицу по направлению к инфильтрату, при глубоких кератитах они имеют прямолинейный ход и прорастают толщу роговицы в виде щеточки.
Клиническая картина характеризуется так называемым роговичным синдромом (слезотечение, светобоязнь, блефароспазм), обусловленным раздражением чувствительных нервов роговицы. При кератите наблюдается помутнение роговицы, развивающееся вследствие ее инфильтрации и сопровождающееся уменьшением прозрачности и блеска, нарушением сферичности и чувствительности. Отсутствие зеркальности и блеска на фоне неровности передней поверхности роговицы в области инфильтрата свидетельствует об изъязвлении. У больных наблюдается также перикорнеальная инъекция, которая при сопутствующем конъюнктивите принимает смешанный характер. Возможно распространение воспалительного процесса на радужку, ресничное тело и склеру с развитием ирита, иридоциклита и склерита. Длительное или тяжелое течение заболевания может привести к таким осложнениям, как перфорация роговицы, осложненная катаракта, вторичная глаукома, неврит зрительного нерва, эндофтальмит.
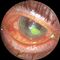
Наибольшее значение в клинической практике в связи с частым возникновением и серьезностью последствий имеют герпетический и бактериальные кератиты Герпетический кератит вызывается вирусом простого герпеса. Основными его формами являются древовидный, метагерпетический и дисковидный кератиты. Древовидный кератит — типичный поверхностный кератит Ранний признак его, определяемый при биомикроскопии глаза, — высыпание в эпителии роговицы мелких пузырьков, имеющих тенденцию вскрываться и оставлять после себя эрозированную поверхность в виде характерных фигур, чаще в форме ветвей дерева (рис. 2), реже снежинки или звезды. Иногда такое поражение сопровождается образованием точечных мелких инфильтратов, располагающихся в эпителии и передних слоях стромы.
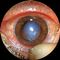
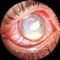
Метагерпетический и дисковидный кератит характеризуются поражением глубоких слоев стромы роговицы, сопровождающимся у значительной части больных вовлечением в процесс переднего отдела сосудистой оболочки глаза (кератоиридоциклиты). При метагерпетическом кератите отмечается тяжелое поражение стромы роговицы в виде различных по форме и величине изъязвлений (рис. 3). Стромальная язва часто имеет сходство с руслом реки. У половины больных при биомикроскопии глаза на фоне стромального инфильтрата обнаруживаются древовидные фигуры. Рецидивирование процесса сопровождается васкуляризацией роговицы. Заболевание нередко протекает с выраженным болевым синдромом, носит упорный характер, часто сопровождается перфорацией роговицы. Дисковидный кератит начинается с отека эпителия и стромы. В последующем, чаще в центральной зоне, формируется округлый очаг (рис. 4). Чувствительность роговицы значительно снижена, степень васкуляризации может варьировать. В случае замещения инфильтрата интенсивным помутнением резко уменьшается острота зрения.
Второе место по частоте возникновения после герпетического нанимает гнойный кератит (гнойная, или ползучая, язва роговицы), типичными возбудителями которого являются кокковая флора (пневмококк, стрептококк, стафилококк), а также диплобацилла Моракса — Аксенфельда. В связи с широким применением антибиотиков частым возбудителем гнойного кератита стали условно-патогенные грамотрицательные бактерии, в основном синегнойная палочка. Участились случаи гнойного кератита у больных с редицивирующим герпетическим кератитом, получавших лечение кортикостероидами. Развитию заболевания часто предшествуют микротравма роговицы или хронический дакриоцистит, блефароконъюнктивит. Вначале (обычно в центре или парацентральной зоне роговицы) образуется серый инфильтрат, приобретающий впоследствии гнойный характер. На его месте появляется язва. Один край язвы обычно приподнят и подрыт, имеет серповидную форму. В этой зоне начинается расплавление тканей. Процесс быстро прогрессирует и в течение 3—5 дней может охватить всю роговицу. В центре роговица полностью расплавляется, в связи с чем в этой области можно обнаружить проминирующий темного цвета пузырек растянутой десцеметовой оболочки — десцеметоцеле. В процесс, как правило, вовлекаются радужка и ресничное тело. На дне передней камеры глаза скапливается гной (гипопион), занимающий более половины ее объема (рис. 5). Наиболее злокачественно протекает гнойный кератит, вызванный синегнойной палочкой, при котором процесс развивается особенно быстро и распространяется не только в глубь роговицы, но и на окружающую ее склеру (склерокератит). После самопроизвольной перфорации может произойти самоизлечение с образованием бельма, или гнойный процесс распространяется на глубокие отделы глаза с развитием эндофтальмита и атрофии глазного яблока, последнее особенно характерно для гнойного склерокератита.
Кератиты специфического происхождения характеризуются очаговой или диффузной инфильтрацией глубоких слоев роговицы. У детей, страдающих туберкулезным бронхоаденитом, нередко встречается туберкулезно-аллергичсское поражение роговицы и конъюнктивы с образованием на них мелких узелков — фликтен.
Диагноз заболевания и его этиологические формы устанавливают на основании особенностей клинической картины и данных анамнеза, что имеет наибольшее значение при выявлении герпетического кератита, характеризующегося значительным полиморфизмом изменений. Общими для различных клинических форм герпетического кератита признаками являются связь кератита с инфекционными заболеванием, протекающим с лихорадкой, наличие герпетических высыпаний на других участках лица, нейротрофический характер поражений (например, снижение чувствительности роговицы), боли по ходу ветвей тройничного нерва, замедленная регенерация процесса, безуспешность антибактериальной терапии, частая (примерно у 50% больных) склонность к рецидивам. Основной метод исследования при кератите — биомикроскопия глаза, позволяющая достаточно точно определить размеры и характер поражения, а также обнаружить признаки кератит на ранних стадиях заболевания. При подозрении на гнойное поражение роговицы, о чем свидетельствует желтоватый оттенок инфильтрата, проводят срочное бактериоскопическое исследование и определяют проходимость слезных путей. Наличие изъязвления подтверждается пробой с флюоресцеином (при инстилляции в конъюнктивальный мешок 1% раствора флюресцеина зона изъязвления окрашивается в зеленый цвет). Широко используют лабораторные методы — бактериологическое и цитологическое исследование эпителии конъюнктивы и роговицы, иммунологические методы исследования, аллергические диагностические пробы с различными антигенами (противогерпетической вакциной, туберкулином, бруцеллином и др.), метод зеркальной микроскопии заднего эпителия роговицы.
Дифференциальный диагноз проводят с дистрофическими поражениями роговицы (для них характерны двусторонность поражения, длительное хроническое течение, медленное прогрессирование процесса, слабая васкуляризация, а также отличная от кератита биомикроскопическая картина).
Лечение, особенно при глубоких формах К проводят в стационаре. Характер лечения определяется причиной заболевания. Лечение вирусных кератитов основано на применении противовирусных средств. Назначают 0,1% раствор идоксуридина, 1% теброфеновую или 0,5% флореналевую мази, 0,5% бонафтоновую мазь, ацикловир (вирулекс) в виде 3% мази и таблеток (по 200 мг 3 раза в сутки), препараты интерферона (лейкоцитарный интерферон, рекомбинантный интерферон, или реаферон), индукторы интерферона (пирогенал, полудан). Наибольшей эффективностью при минимальном побочном действии обладает полудан, который назначают в виде инсталляций (6—8 раз в сутки) при поверхностных кератитах (древовидном, аденовирусном) и субконъюнктивально (50—100 мкг) при глубоких формах кератита (метагерпетическом, дисковидном) с изъязвлениями или без них. В конъюнктивальный мешок закапывают препараты противокоревого гамма-глобулина, внутрь и парентерально применяют иммуномодуляторы (левамизол, тималин, тактивин и др.). При изъязвлениях противовирусную терапию рекомендуют сочетать с микрохирургическими вмешательствами (микродиатермо- и лазеркоагуляцией, криоаппликацией). При герпетических кератитах, протекающих с изъязвлением, категорически противопоказано местное применение кортикостероидных препаратов (гидрокортазона, дексаметазона, преднизолона и др.) в связи с опасностью развития тяжелых осложнений — присоединения бактериальной инфекции и перфорации роговицы. При отсутствии эффекта от консервативной терапии в течение 1 мес. и резком снижении остроты зрения больным производят пересадку роговицы. Для предупреждения рецидивов герпетического кератита показано введение противогерпетической вакцины.
При лечении бактериальных кератитов назначают сульфаниламиды и антибиотики широкого спектра действия в виде инстилляций, мазей и лекарственных пленок, с учетом чувствительности возбудителя. При тяжелых язвенных поражениях роговицы, причиной которых чаще являются стафилококк и синегнойная палочка, антибиотики вводят также субконъюнктивально, внутримышечно или внутривенно. При язвах роговицы показаны микродиатермокоагуляция и другие микрохирургические вмешательства. При прогрессирующей гнойной инфекции роговицы оказание неотложной помощи осуществляют в условиях поликлиники (диатермокоагуляция язвы, введение антибиотиков и сульфаниламидов), после чего больных безотлагательно направляют в стационар, где в случае неэффективности консервативных мероприятий им производят пересадку роговицы.
При лечении туберкулезных кератитов используют противотуберкулезные химиопрепараты (см. Туберкулез внелегочный, туберкулез глаз), гипосенсибилизирующие средства, сифилитических кератитов — противосифилитическую терапию (см. Сифилис).
Наряду со специфическими средствами при кератите различной этиологии местно назначают мидриатики (1% раствор атропина сульфата, 0,25% раствор скополамина), новокаиновые блокады по ходу поверхностной височной артерии, растворы антисептиков (фурацилин 1:5000, риванол 1:1000), средства, способствующие эпителизации язв (препараты витаминов, солкосерил-гель и др.). При снижении остроты зрения назначают электро- и фонофорез с ферментами (лекозимом, коллализином, лидазой), биогенные стимуляторы (экстракт алоэ, торфот и др.), местные аппликации и инстилляций пирогенала. По показаниям (снижение остроты зрения в результате рубцовых изменений, вторичная глаукома и др.) производят кератопластику, антиглаукоматозные и другие операции.
Прогноз во многом определяется причиной кератита, локализацией и характером инфильтрата, сопутствующими осложнениями. При своевременном и рациональном лечении поверхностные инфильтраты полностью рассасываются либо остаются легкие помутнения типа облачка. Глубокие кератиты, протекающие как с изъязвлением, так и без него (при центральной и парацентральной локализации инфильтрата), способны приводить к значительному снижению остроты зрения вследствие развития помутнений роговицы различной степени выраженности (см. Бельмо) и неправильного астигматизма кератита, осложненный эндофтальмом, приводит к полной потере зрения.
Профилактика заключается в предупреждении травм (в т.ч. микротравм) глаза, своевременном выявлении и лечении блефарита, конъюнктивита. дакриоцистита, иммунодефицитных состояний и различных заболеваний, способствующих развитию кератита.
Библиогр.: Баринский И.Ф. и др. Герпес: Этиология, диагностика, лечение, М., 1986; Глазные болезни, под ред. Т.И. Ерошевского и А.А. Бочкаревой, с. 192, М., 1983; Ковалевский Е.И. Глазные болезни, с. 199, М., 1986; Майчук Ю.Ф. Паразитарные заболевания глаз, М., 1988.