- Надпочечники
- (glandulae suprarenales; синоним: надпочечные железы, супраренальные железы, адреналовые железы) — парные железы внутренней секреции, расположенные в забрюшинном пространстве над верхними полюсами почек на уровне XI—XII грудных позвонков
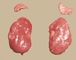
Правый надпочечник у взрослого человека имеет треугольную форму, левый — полулунную (рис. 1). Нижнюю поверхность правого надпочечника и верхнепереднюю поверхность левого надпочечника покрывает брюшина. Надпочечники покрыты тонкой фиброзной почечной капсулой (фасцией Героты). Собственная соединительнотканная капсула надпочечника рыхловатая снаружи и плотная у их поверхности. От капсулы надпочечника внутрь железы отходят трабекулы — пучки соединительнотканных волокон с кровеносными сосудами и нервами. Длина надпочечников взрослого человека составляет от 30 до 70 мм, ширина — от 20 до 35 мм, толщина —от 3 до 8 мм. Общая масса обоих надпочечников равна в среднем 13—14 г, корковое вещество составляет 9/10 всей массы надпочечников.
Кровоснабжение надпочечников осуществляют три группы надпочечниковых артерий: верхняя, средняя и нижняя, проникающие в железу в виде многочисленных капилляров, которые широко анастомозируют между собой и образуют в мозговом веществе расширения — синусоиды. Отток крови от надпочечников происходит через центральную и многочисленные поверхностные вены, впадающие в венозную сеть окружающих органов и тканей. Параллельно кровеносным расположены лимфатические капилляры, отводящие лимфу. Иннервируются надпочечники симпатическими (преимущественно) и парасимпатическими волокнами чревного, блуждающего и диафрагмального нервов.
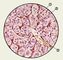
Корковое вещество надпочечников состоит из секреторных клеток, расположенных таким образом, чтобы их секрет поступал в капилляры. В корковом веществе различают три зоны (рис. 2). Сразу под капсулой находится клубочковая зона, клетки которой напоминают цилиндрические, они сгруппированы в небольшие гроздья неправильной формы, разделенные капиллярами. Под клубочковой зоной располагается широкая пучковая зона, ее полигональные клетки образуют тяжи, или колонки, направленные радиально. Между этими колонками находятся капилляры. В пучковой зоне различают наружную часть, образованную наиболее крупными переполненными липидами клетками, и внутреннюю часть, сформированную более мелкими темными клетками. Третья зона коркового вещества — сетчатая — сравнительно тонка, клетки ее образуют тяжи, идущие в различных направлениях и анастомозирующие между собой. В их цитоплазме нередко содержатся гранулы липофусцина.
Корковое вещество надпочечников — жизненно важный орган. Вырабатываемые им стероидные гормоны, синтезирующиеся преимущественно из холестерина — кортикостероидные гормоны и в небольшом количестве половые гормоны — участвуют в регуляции обмена веществ и энергии. В экстрактах из коры надпочечников идентифицировано около 50 стероидов, но в кровь выделяется только часть. Остальные являются биосинтетическими предшественниками, метаболитами или интермедиатами (промежуточными продуктами биосинтеза) выделяющихся в кровь стероидных гормонов. Многообразное влияние кортикосгероидов на все виды обмена веществ, сосудистый тонус, иммунитет и др. делает корковое вещество надпочечников важнейшим участком жизнеобеспечения организма в обычных условиях и в условиях адаптации к различным стрессам (см. Стресс). В клубочковой зоне коркового вещества синтезируется альдостерон — основной минералокортикоид, участвующий в регуляции водно-солевого обмена. В пучковой зоне синтезируются преимущественно кортизол и кортикостерон — глюкокортикоиды, влияющие на белковый, жировой и углеводный обмен (см. Азотистый обмен, Жировой обмен, Углеводный обмен) и на обмен нуклеиновых кислот. Половые гормоны, главным образом андрогены, образуются в сетчатой зоне. Синтез кортикостероидов, прежде всего глюкокортикоидов, и половых гормонов, регулируется АКТГ (см. Гипофизарные гормоны).
Мозговое вещество находится в центре надпочечников (рис. 3) и окружено корковым веществом, от которого оно нерезко отграничено. Железистые клетки мозгового вещества (рис. 4) получили название хромаффинных, или феохромных, т.к. избирательно окрашиваются солями хрома в желто-бурый цвет. Помимо железистых клеток в мозговом веществе надпочечников много нервных волокон и нервных клеток. Скопления хромаффинных клеток, так называемых параганглиев (см. АПУД-система), обнаруживаются также по ходу легочного ствола, восходящей и брюшной аорты, в средостении, существует поясничный аортальный параганглий и др. Хромаффинные клетки секретируют три гормона (адреналин, норадреналин и дофамин), по своей химической природе являющихся катехоламинами. Биосинтетическим предшественником этих гормонов является аминокислота тирозин (см. Аминокислоты). Адреналин синтезируется только в надпочечниках ; норадреналин и дофамин образуются также в параганглиях и многочисленных нейронах симпатической нервной системы. Все ткани, продуцирующие катехоламины, составляют адрена-ловую систему. Биологическое действие катехоламинов многообразно. Они вызывают повышение концентрации глюкозы в крови и стимулируют гидролиз жира (липолиз). Адреналин повышает систолическое давление, усиливает сокращения сердца, расширяет сосуды скелетных мышц, расслабляет гладкую мускулатуру бронхов; вместе с кортикостероидами он способствует теплообразованию в организме. Норадреналин повышает диастолическое АД, расширяет венечные артерии сердца, уменьшает частоту сердечных сокращений. Выброс в кровоток биологически активных веществ из хромаффинных клеток вызывают различные стимулы, исходящие из окружающей и внутренней среды (охлаждение, физическая нагрузка, эмоции, артериальная плютензия, гипогликемия и др.).
Методы исследования. Информативными методами определения функционального состояния надпочечников являются определение концентрации надпочечниковых гормонов и их метаболитов в крови и моче, а также ряд функциональных проб. Глюкокортикоидную функцию надпочечников оценивают по содержанию 11-оксикортикостероидов в крови и свободного кортизола в моче. Андрогенную и частично глюкокортикоидную функции надпочечников определяют по суточному выведению свободного дегидроэпиандростерона и его сульфата с мочой. Все большее значение приобретает радиоиммунологический метод определения кортизола в крови и свободного кортизола в моче. Исследования проводят утром натощак, когда концентрация кортизола в крови максимальна, и в 23 ч, когда она снижается примерно в 2 раза. Нарушение ритма выброса кортизола в кровоток свидетельствует о патологии надпочечников . Радиоиммунологический метод используется также для определения концентрации альдостерона и активности ренина (основного регулятора синтеза альдостерона) в плазме крови. В качестве функциональных проб наиболее распространены пробы с дексаметазоном, позволяющие в зависимости от дозы дексаметазона дифференцировать либо опухоль, исходящую из коркового вещества надпочечника и гиперплазию коркового вещества надпочечников, связанной с избыточной продукцией АКТГ (болезнь Иценко — Кушинга), от других, клинически сходных состояний (гапоталамический синдром и др.), либо дифференцировать опухоль коры надпочечника от их двусторонней гиперплазии. При подозрении на функциональную недостаточность надпочечников проводят стимулирующие пробы с АКТГ1—24. В случае значительной надпочечниковой недостаточности стимулирующие пробы могут ухудшить самочувствие больных, поэтому такие пробы проводят в стационаре. Для оценки состояния минералокортикоидной функции надпочечников определяют концентрацию в крови калия и натрия. При тяжелой надпочечниковой недостаточности содержание натрия в крови снижается, а калия — возрастает; гиперальдостеронизм, наоборот, характеризуется гипокалиемией. О функциональном состоянии мозгового вещества надпочечников судят по концентрации катехоламинов в крови или в моче.
В диагностике заболеваний надпочечников используют рентгенологические методы: пневморетроперитонеум, томографию, ангиографию, аортографию с катетеризацией надпочечниковых вен и определением концентрации гормонов в пробах крови. Наиболее современными методами исследования надпочечников являются ультразвуковая диагностика, радионуклидное сканирование, компьютерная томография и магнитно-резонансная томография. С их помощью определяют величину и форму надпочечников (рис. 5), устанавливают наличие опухоли.
Патология надпочечников , как правило, ведет к нарушению их стероидогенных функций (общему снижению или повышению, выпадению или увеличению синтеза одного или нескольких стероидных гормонов и т.д.). Снижение или полное прекращение функций коры надпочечников может быть результатом удаления одного или обоих надпочечников , повреждения надпочечников при каком-либо патологическом процессе (туберкулезе, амилоидозе, саркоидозе, аутоиммунном процессе, кровоизлиянии и др.) или выпадения АКТГ-функции гипофиза. Гиперкортицизм с избыточным синтезом глюкокортикоидов может быть обусловлен гипертрофией и (или) гиперплазией (диффузной или диффузно-узелковой) коркового вещества надпочечников , возникающей в результате гиперстимуляции коры надпочечников гипофизарным АКТГ, например, при Иценко — Кушинга болезни или опухолевым, т.е. АКТГ эктопического происхождения (при мелкоклеточном раке легкого и др.). Клетки коркового вещества надпочечников во всех этих случаях обнаруживают высокую функциональную активность. Причиной гиперкортицизма при Иценко — Кушинга синдроме является односторонняя опухоль коры надпочечников . Изолированная гиперплазия клубочковой зоны или всего коркового вещества, а также аденоматоз коры обоих надпочечников может стать причиной гиперальдостеронизма неопухолевого генеза.
Генетически обусловленные дефекты ферментов, участвующих в биосинтезе кортикостероидов, в большинстве случаев приводят к нарушению биосинтеза кортизола, что вызывает усиленную секрецию АКТГ и развитие вторичной гиперплазии и гипертрофии коры надпочечников , степень выраженности которых зависят от пола, врожденного дефицита ферментов и возраста больного, в котором проявился генетический дефект. У детей с вирилизирующим вариантом врожденной дисфункции коры надпочечников масса коры надпочечников от рождения до пубертатного периода может в 5—10 раз превышать массу коры надпочечников здоровых детей.
Клинические проявления патологии надпочечников обусловлены снижением (гипокортицизм) или повышением (гиперкортицизм) синтеза надпочечниковых гормонов по сравнению с нормой. Первичный хронический гипокортицизм в наиболее выраженном виде наблюдается при аддисоновой болезни. Аналогичный клинический синдром развивается также после двустороннего удаления надпочечников — тотальной адреналэктомии. Нарушение регулирующей функции гипоталамуса и (или) гипофиза со снижением выброса в кровь АКТГ (см. Гипоталамо-гипофизарная недостаточность) приводит к развитию вторичного гипокортицизма. При уменьшении синтеза альдостерона может возникнуть так называемый изолированный гипоальдостеронизм — заболевание, характеризующееся общей слабостью, артериальной плютензией, брадикардией, склонностью к обморокам и коллапсам, гиперкалиемией. Клиническая картина при кровоизлияниях в надпочечники , острых воспалительных процессах и разрушении надпочечников в результате туберкулеза, сифилиса, повреждениях надпочечников характеризуется острым развитием надпочечниковой недостаточности. Основными ее симптомами являются боль в животе, высокая температура тела, расстройства функции желудочно-кишечного тракта, цианоз кожи, нервное возбуждение, коллапс, в тяжелых случаях — кома. Гиперкортицизм связан с повышенным синтезом надпочечниковых гормонов гормонально-активной опухолью коркового вещества надпочечников или с его гиперплазией. Опухоли, исходящие из коркового вещества надпочечников , в основном смешанные, вырабатывающие разные гормоны. Опухоли, секретирующие преимущественно глюкокортикоиды, являются солитарными, почти всегда односторонними. Размеры опухолей коры надпочечников варьируют от 2 до 30 см в диаметре, масса — от нескольких до 2000—3000 граммов. Гиперплазия надпочечников , вызванная избытком АКТГ, служит причиной болезни Иценко — Кушинга, а опухоль, исходящая из коркового вещества надпочечников (кортикостерома), — синдрома Иценко — Кушинга. Своеобразной патологией коркового вещества надпочечников является врожденная дисфункция коры надпочечников, при которой недостаточный синтез кортизола стимулирует повышение продукции АКТГ и андрогенов. Преобладание продукции андрогенов и развитие вирильного синдрома наблюдаются при андростеромах-опухолях, синтезирующих мужские половые гормоны. Для опухоли, исходящей из клубочковой зоны коркового вещества, — альдостеромы (синдром Конна, или первичный гиперальдостеронизм), характерны повышение концентрации альдостерона в крови и снижение активности ренина в плазме крови. Альдостеромы составляют около 25% всех опухолей, исходящих из коры надпочечников . Обычно это солитарные опухоли диаметром от 0,5 до 3 см, редко двусторонние или даже множественные. Гистологически различают альдостеромы, исходящие преимущественно из клубочковой или пучковой зоны, и альдостеромы смешанного строения, исходящие из элементов всех зон коры, в т.ч. сетчатой зоны. Основная масса опухолевых клеток переполнена липидами, главным образом этерифицированным холестерином. Злокачественные альдостеромы составляют 2—5% всех альдостером. В редких случаях может возникнуть кортикоэстрома — опухоль, исходящая из коркового вещества надпочечников и продуцирующая женские половые гормоны эстрогены. При этом у мужчин появляются женские черты: увеличиваются молочные железы, происходит перераспределение жировой клетчатки, исчезают половое влечение и потенция. В редчайших случаях кортикоэстром у женщин в репродуктивном возрасте основным симптомом являются метроррагии. Нередко гормональная продукция опухолей носит смешанный характер, т.е. ими синтезируются как глюко- и минералокортикоиды, так и половые гормоны. Среди таких опухолей более половины составляют злокачественные. Опухоли коры надпочечников, продуцирующие андрогены, приводят к развитию вирильного синдрома у женщин.
Хромаффиномы, секретирующие большие количества катехоламинов, исходят из хромаффинной ткани мозгового вещества надпочечников , а также парааортального параганглия, клеток параганглиев мочевого пузыря или средостения. Помимо гормонально-активных опухолей в надпочечниках могут отмечаться гормонально-неактивные доброкачественные опухоли (липома, фиброма и др.) и злокачественные опухоли (гормонально-активные, гормонально-неактивные и так называемый пирогенный рак коры надпочечников). Доброкачественные опухоли надпочечников невелики по размеру, протекают бессимптомно, обнаруживаются обычно случайно. Злокачественные гормонально-неактивные опухоли надпочечников и особенно пирогенный рак коры надпочечников клинически проявляются симптомами интоксикации (прежде всего повышением температуры тела), возможно увеличение объема живота, иногда опухоль можно обнаружить пальпаторно. Клиническая картина гормонально-активных злокачественных опухолей может напоминать клиническую картину соответствующих гормонально-неактивных опухолей.
Лечение опухолей, как правило, оперативное, при злокачественных опухолях оно сочетается с химиотерапией. После двусторонней адреналэктомии больные нуждаются в пожизненной заместительной терапии препаратами гормонов коры надпочечников . После удаления опухоли, исходящей из коркового вещества надпочечников , функция другого надпочечника может быть снижена, поэтому больные временно, а иногда и постоянно получают препараты гормонов коры надпочечников . Медикаментозная терапия гормонально-активных опухолей заключается в широком использовании хлодитана и маммомита.
Лечение заболеваний надпочечников — см. Адреногенитальный синдром, Вирильный синдром, Гиперальдостеронизм, Иценко — Кушинга болезнь, Иценко — Кушинга синдром и др.
При своевременной диагностике заболеваний надпочечников и соответствующей терапии прогноз для жизни у большинства больных благоприятный, однако трудоспособность всегда снижена.
Патология надпочечников у детей имеет свои особенности. У новорожденных наблюдается физиологическая недостаточность коры надпочечников, которая обусловлена морфологической перестройкой, обратным развитием фетальной (зародышевой) зоны коркового вещества и становлением постоянного строения коркового вещества, неразвитостью гуморальной связи между передней долей гипофиза (выработка АКТГ) и корковым веществом.
К патологии надпочечников у детей относят врожденную дисфункцию коры надпочечников , гипоальдостеронизм, хромаффиному, аддисонову болезнь, гиперальдостеронизм, болезнь Иценко — Кушинга и др. У детей с внутричерепной родовой травмой, при тяжело протекающих заболеваниях, в т.ч. инфекционных (например, менингококковой инфекции), нередко возникают кровоизлияния в надпочечники . На фоне общего тяжелого состояния отмечают слабость, отсутствие активных движений вплоть до адинамии, бледность кожи, цианоз, поверхностное аритмичное дыхание, глухие тоны сердца, слабый пульс, падение АД, срыгивания, рвоту, клиническую картину кишечной непроходимости, резкое снижение рефлексов. Показана заместительная терапия гидрокортизоном из расчета 5 мг/кг массы тела ребенка, затем преднизолоном (1 мг/кг), который дают в утренние часы. С целью предупреждения возможного кровоизлияния в надпочечники при тяжелых состояниях также назначают глюкокортикоиды (0,4 мг/кг по преднизолону) в утренние часы.
Для наследственной патологии надпочечников чаще всего характерна клиническая картина так называемого сольтеряющего синдрома: рвота, потеря в весе, обезвоживание организма, учащенный стул, жидкие испражнения, иногда запоры. Дифференциальный диагноз проводится после исследования спектра гормонов надпочечников в крови и моче. Для коррекции перечисленных нарушений назначают заместительную терапию гормонами и растворами хлорида натрия. Без лечения дети с сольтеряющим синдромом погибают в первые годы жизни.
При инфекционно-аллергических заболеваниях (например, гломерулонефритах) отмечаются патологические реакции со стороны коркового вещества надпочечников , поддерживающие воспалительные и иммунологические процессы в организме больного ребенка. Для их коррекции назначают глюко-кортикоидные препараты — преднизолон в дозе 1,5—2 мг/кг массы тела ребенка.
Библиогр.: Ефимов А.С., Боднар П. Н. и Зелинский Б.А. Эндокринология, с. 245, Киев, 1983; Нарушение функции надпочечников при эндокринных заболеваниях, под ред. И.В. Комиссаренко, Киев, 1984; Хэм А. и Кормак Д. Гистология, пер. с англ., т. 5, с. 96, М., 1983; Шрейбер В. Патофизиология желез внутренней секреции, пер. с чеш., с. 253, 309, Прага, 1987.